-
 全国十佳百姓放心医院
全国十佳百姓放心医院
-
 全国诚信示范单位
全国诚信示范单位
-
 山东省十佳诚信医院
山东省十佳诚信医院
-
 山东省价格诚信单位
山东省价格诚信单位

 健康科普
健康科普
警惕老年人“寂静杀手“----骨质疏松性骨折
时间:2024-06-05 11:32:40 添加时间:2024年09月29日 更新时间:2024年09月29日 预览量:149次骨质疏松性骨折亦称为”脆性骨折“,为低能量或低暴力骨折,指在日常生活中未受到明显外力或受到“通常不会引起骨折外力”而发生的骨折,有时候,即使是轻微的创伤或无创伤的情况下也容易发生骨折。比如,感冒咳嗽、打喷嚏、轻微创伤等都可能诱发骨折,骨质疏松性骨折好发的部位为椎体、髋部、腕部;
导致骨质疏松性骨折的直接原因为骨折疏松症,骨质疏松症是一种以骨量减少、骨密度减低,导致骨脆性增加、易发生骨折为特点的全身性疾病。
这是健康人的骨骼
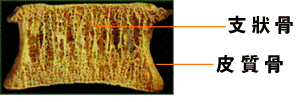
这是骨质疏松患者的骨骼
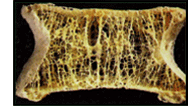
据统计,全球每3秒钟就会发生一起骨质疏松性骨折。50岁以上的老年人中,女性发生骨质疏松性骨折的比例更是高达1/3。骨折发生后将引发高死亡率和高致残率。研究数据显示,椎体骨折的绝经后女性死亡率为未骨折患者的9倍。骨质疏松症的主要危害为:
1. 骨折风险增加:
这是骨质疏松症最直接也是最严重的危害。最常见的部位:髋部、脊柱、手腕等。发生髋部骨折后1年之内,20%患者会死于各种并发症,约50%患者致残,生活质量明显下降。
2. 身高缩短、驼背:
随着脊柱骨质的流失和压缩性骨折的发生,身高会逐渐缩短,并出现驼背现象。
3. 疼痛与不适:
常见腰背部疼痛、全身骨痛等症状。这种疼痛往往难以定位且持续存在。
4. 心理影响:
长期受骨质疏松症困扰的患者往往会出现焦虑、抑郁等心理问题。
5. 经济负担加重:
骨质疏松症的治疗和康复,尤其是发生骨折的患者,费用是一笔不小的开支。
骨质疏松最喜欢“盯上”哪些人?
1. 年龄:随着年龄增加,骨质疏松的风险越高。
2. 性别:相较男性,女性更容易得骨质疏松症。绝经过早(<45岁)的女性应尽早开始监测骨密度,尤其对于既往未行激素替代治疗的女性。
3. 种族:研究表明,亚洲人、白种人更容易得骨质疏松
4. 家族史:父母双方有一方患有骨质疏松,那么其子女患骨质疏松的风险更高。
5. 不健康的生活方式:吸烟、嗜酒、营养不良的饮食习惯,以及久坐均会增加骨质疏松风险。
6. 药物:长期服用某些药物,如皮质类固醇,会对骨骼产生负面影响。
7. 身体状况:甲状腺疾病、进食障碍、炎症性肠病、类风湿性关节炎、肝脏或肾脏疾病等会加速骨质疏松的产生。
如果有以上任何一项危险因素,应与医生沟通并尽早开始骨密度监测。
骨质疏松性骨折的治疗原则:非手术与手术治疗,非手术治疗适应症为椎体轻度压缩性骨折、骨折无明显移位的骨折,或不能耐受手术的患者,治疗方法可卧床、支具或石膏外固定,需定期拍片检查,观察骨折位置及是否移位加重,非手术治疗期间可口服抗骨质疏松药物:①骨营养补充药物:钙剂、维生素D、活性维生素D或其类似物。②抗骨吸收药物:抑制破骨细胞活性,降低骨转换,如:双磷酸盐类药物、降钙素类药物、性激素补充治疗,地舒单抗;③促进骨形成药物:降低骨折风险,如特立帕肽。
手术治疗:如椎体的压缩性骨折可行椎体强化手术,目前最常用的微创手术:经皮椎体成形术(PVP)、经皮球囊扩张椎体后凸成形术(PKP),对有明显神经压迫症状、严重后凸畸形的患者可行开放手术,行脊柱钉棒系统固定,术中可采用骨水泥螺钉或适当延长固定阶段来增加内固定的稳定性。髋部骨折的病人因致畸率、致残率、病死率高,能够耐受手术尽量选择手术治疗,根据骨折的部位股骨颈骨折可选用空心钉等内固定材料行内固定治疗,对年龄较大、预期骨折不易愈合的患者可采用股骨头置换、全髋关节置换,股骨粗隆间、股骨粗隆下骨折的病人目前常用微创PFNA内固定治疗。腕部骨折的病人一般给予手法复位、石膏外固定,对于复位效果差、骨折断端移位重的病人,可选用切开复位钢板内固定。
椎体压缩性骨折经皮椎体成形术
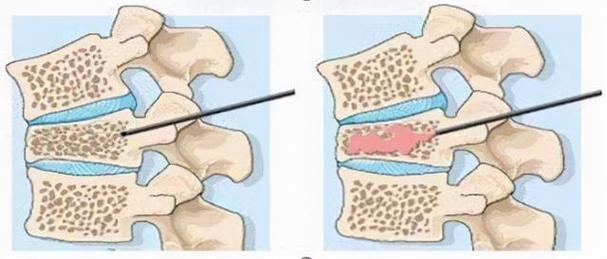
股骨颈骨折空心钉内固定术
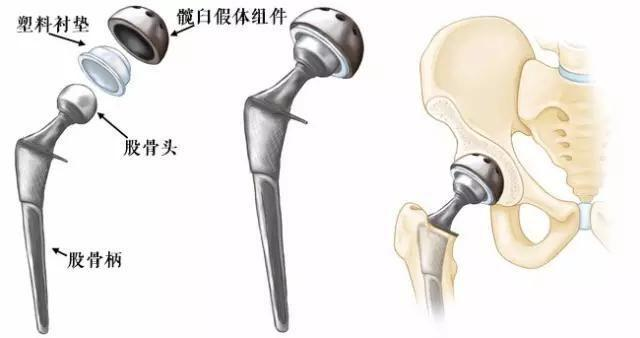
股骨颈骨折人工关节置换术
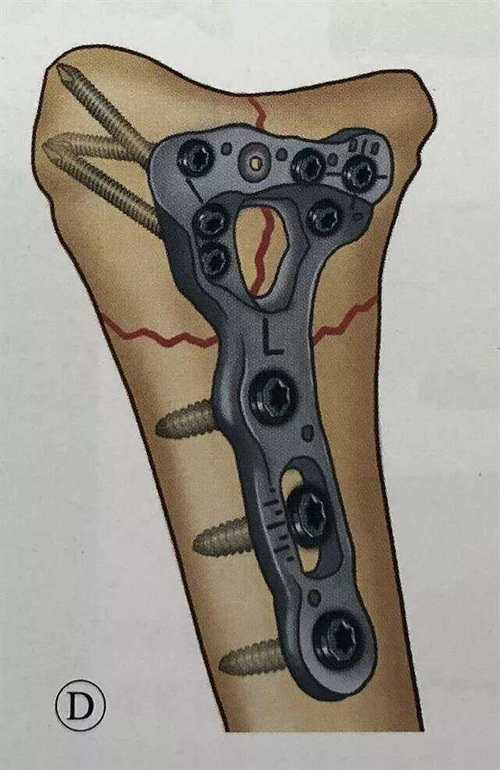
桡骨远端骨折锁定钢板内固定术
怎么预防骨质疏松?
1、健康饮食:①食物多样,要多食新鲜蔬菜和水果;②增加钙的摄入量及适量摄入蛋白质。多喝牛奶,多摄食含钙量高的食物,如豆类及豆制品、虾蟹类、紫菜、海带等富含钙的食物,但要避免高蛋白饮食;③增加膳食中富含维生素D的食物,如动物肝脏、深海鱼、鱼肝油、蛋类等;补充充足的维生素A、C、K等;④低盐饮食,少食腌制品。摄入食盐成人不超过5克/天。饮食禁忌:多糖、多脂肪、过咸、戒烟、限酒、限咖啡。
2、坚持适当体育锻炼:骨质疏松症患者最好在专业康复医师的指导下保证每天半小时左右的有氧运动及负重训练,如步行、健身跑、爬楼梯、打太极拳等,这类运动既能刺激骨骼,增加或维持骨量,防止骨量过多丢失,又可以增加肌肉力量,有效地防止骨质疏松引起的骨折。即使已卧床不起的骨折病人,也应该经常让家人把自己推到户外,晒晒太阳,在家人帮助下让肢体进行被动活动和锻炼。增加户外活动及光照时间,每天半小时左右,接受温和阳光直射,尤其在冬季,有助于骨健康。
作者: 骨二科李保奇








